|
Eri aineistojen mukaan leikkaushoitoon joutuneiden osuus on vaihdellut 30 - 45%:iin
niin, ettð taudin varhainen alkamisikð ja laajuus, sekð pitkð taudin kesto lisððvðt
leikkaushoitoon joutumisen todennðk—isyyttð. Riski ettð paksusuolentulehdus muodostuu
niin pahaksi, ettð leikkaushoito on aiheellinen, on suurin ensimmðisen vuoden aikana ja
lienee luokkaa 5 - 10%.
Leikkaushoitona on koko paksusuolen poisto. Kðytðnn—ssð leikkausmenetelmið on
kaksi:
- tavanomainen proktokolektomia
- sððstðvð proktokolektomia.
Tavanomaisessa proktokolektomiassa ohutsuolenloppupðð nostetaan vatsapeitteiden lðpi
ja potilaalle jðð pysyvð avanne (ileostomia). Sððstðvðssð leikkauksessa ohutsuolen
loppuosasta rakennetaan ulostesðili—, joka yhdistetððn perðaukkoon (Ileal pouch anal
anastomosis, IPAA).
IPAA on nykyisin tavallisin leikkausmenetelmð, koska sen ansiosta potilaan ruuminkuva
sðilyy ennallaan. Suurimmalla osalla leikatuista hoitotulos on hyvð, tulehdus paranee,
lððkehoitoa ei enðð tarvita ja elðmðnlaatu paranee.

Haavaisen paksusuolentulehduksen leikkaushoidon tarve voidaan karkeasti jakaa kahteen
kategoriaan:
- hðtðleikkaus
- valikoiva leikkaus.
Hðtðleikkaus
Yleisimmðt syyt jolloin pððdytððn hðtðleikkaukseen ovat:
- vaikea taudinkuva
- toksinen megakoolon
- massiivi verenvuoto.
Hðtðleikkauksessa ensisijainen tavoite on sairaan suolen poistaminen ja potilaan
pelastaminen. My—hemmin kun potilaan tilanne paranee, voidaan miettið mahdollisuutta
kehon sisðisen ohutsuolisðili—n (IPAA) rakentamiseen.
Vaikea taudinkuva
Haavaisen paksusuolentulehduksen vaikeusaste voidaan jakaa kolmeen ryhmððn: lievð,
keskivaikea tai vaikea. Kun vaikeaan koliittiin lisðksi liittyy myrkytykseen viittaavia
yleisoireita, puhutaan fulminantista koliitista.
Suurimmalla osalla haavaista paksusuolentulehdusta sairastavista taudinkuva on lievð
tai keskivaikea ja lððkehoidon avulla hallittavissa. Kuitenkin noin. 10%:lla potilaista
tauti kehittyy hallitsemattomaan tilaan.
Vaikean koliitin oireisiin kuuluu tiheðð veriripulointia (>10 kertaa
vuorokaudessa), voimakasta vatsakipua, elimist—n kuivumista ja anemiaa. Fulminanttina
tulehdusta pidetððn, mikðli potilaalla on edellisten oireiden lisðksi my—s
yleisoireita, kuumetta, takykardiaa (sydðmen tiheðly—ntisyyttð), ja muita
myrkytyksellisið oireita, kuten sekavuutta ja korkeat tulehdusarvot (CRP ja lasko).
Varsinkin fulminantti koliitti on hengenvaarallinen tila, joka edellyttðð nopeaa ja
aggressiivista hoitoa. Nðmð potilaat tarvitsevat hoitoa sellaisessa sairaalassa, jossa
on sekð sisðtautialan ettð kirurgisen gastroenterologian kokemusta ja mahdollisuus
pðivystysluontoiseen kolektomiaan.
Fulminantin ja vaikean koliitin hoidoksi suositellaan nykyisin ns. Oxfordin mallin
mukaista hoitoa, joka tarkoittaa parenteraalista ravitsemusta sekð potilaan pitðmistð
leikkausvalmiudessa, jolloin vain pieni nestemððrð sallitaan nautittavaksi suun kautta
steroidilððkkeiden ohella. Antibioottihoitoa ei suositella, ellei potilaalla ole
myrkytyksellisið oireita.
Vielð 1970-luvulla kuolleisuus oli tðhðn tilaan joutuneiden potilaiden keskuudessa
25%, mutta edellð kuvatulla, Trueloven ja Wittsin kehittðmðð Oxfordin -mallin mukaista
menetelmðð soveltavalla, hoidolla on kuolemantapaukset saatu ehkðistyð.
Jos potilaan tila ei tehostetusta hoidosta huolimatta osoita kohentumisen merkkejð 2-3
vrk kuluessa niin, ettð pððstðisiin normaaliin ravitsemukseen, tai tilanne pahenee, on
kiireinen leikkaus aiheellinen. Ja vaikka hoitovaste saataisiin, ei pitkðn aikavðlin
ennuste ole kovin hyvð: mahdollisesti jopa 85% potilaista joilla tauti etenee vaikean tai
fulminantin tasolle, leikataan vuoden sisðllð.
Mikðli on todisteita vatsakalvon tulehduksesta, verenkierron epðvakaudesta tai
suolenpuhkeamisesta, potilas on syytð leikata vðlitt—mðsti.
Toksinen megakoolon
Yleensð vaikean tai fulminantin koliitin yhteydessð esiintyvð paksusuolen toksinen
laajentuma, johon liittyy yleisoireita kuten kuumeilua. Laajentuminen saattaa kattaa koko
paksusuolen tai rajatun osan siitð, yleensð poikittainen paksusuoli (colon transversum)
tai paksusuolen vasen puolisko. Diagnoosi perustuu r—ntgenkuvauksella tehtyihin
havaintoihin ja potilaan oireisiin. R—ntgenkuvaan perustuvassa diagnoosissa rajana
pidetððn sitð, ettð paksusuolen halkaisija on suurempi kuin 5.5 cm.
Toksisen megakoolonin hoito muistuttaa fulminantin koliitin hoitoa. Suoli rauhoitetaan
ja siirrytððn suonensisðiseen ravitsemukseen ja -lððkitykseen. Tarvittaessa
kðytetððn nenðmaha -letkua paineen poistoon. Mikðli potilaan r—ntgenillð, tai
oireilla, havaittava tilanne huononee, tai potilaan tilassa ei tapahdu edistystð 36
tunnin kuluessa, on syytð suorittaa hðtðleikkaus. Leikkauksen lykkððminen kasvattaa
puhkeamisen vaaraa.
Toksisen megakoolonin ja suolen puhkeamisen (perforaatio) esiintyminen on muuttunut
harvinaiseksi kehittyneen lððkehoidon ja suuntauksen pyrkið ennaltaehkðisevððn
kirurgiseen hoitoon ansiosta.
Valikoiva leikkaushoito
Haavaisen paksusuolentulehduksen pitkðkestoisesta luonteesta johtuen, kysymys
leikkaushoidon aiheellisuudesta saattaa nousta esiin taudin keston- ja vakavuuden kannalta
hyvinkin erilaisissa vaiheissa. Yleisimmin valikoivaan leikkaukseen johtavat syyt
liittyvðt pitkððn jatkuneeseen tautiin, lððkitykseen liittyviin ongelmiin ja
paksusuolen limakalvolle ilmaantuneisiin kasvainmuutoksiin. Leikkaukseen saatetaan
pððtyð my—s liitðnnðissairauksien tai haavaisen koliitin, lðhinnð
kortisonilððkityksen, lapsille mahdollisesti aiheuttamien kasvuhðiri—iden takia.
25 vuoden ajanjaksolla kumulatiivinen riski joutua "vapaaehtoiseen"
leikkaukseen no 30%:n luokkaa.
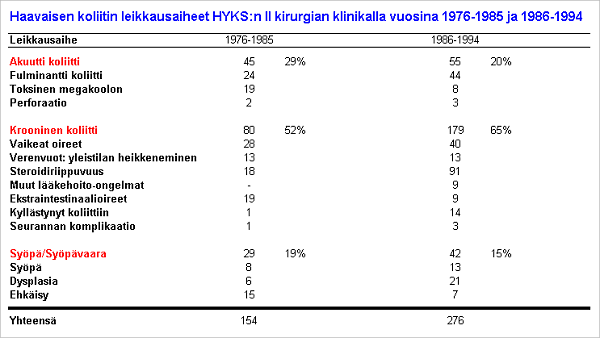
Lððkehoitoon ja taudin krooniseen luonteeseen liittyvðt ongelmat
Aktiivivaiheen lððkehoitoon yhdistettðvðt ongelmat liittyvðt yleensð siihen,
ettð oireita ei saada lððkityksestð huolimatta pidettyð kurissa, tai lððkityksen
tasoa ei saada tiputettua (kortisoniriippuvuus). Potilas invalidisoituu ja joutuu
toistuvasti turvautumaan sairaalahoitoon, eikð pðrjðð normaalissa elðmðssð.
Yleensð akuutin koliitin hoito kðsittðð 3 - 5 pðivðn laskimon kautta annettavan
kortisonilððkityksen. Jos tðmð ei auta, lisðtððn hoitoon siklosporiini noin 1
viikon ajaksi. Kontrolloiduissa tutkimuksissa on todettu, ettð 60 - 80 %:lla vaikeaa
haavaista paksusuolentulehdusta sairastavista potilaista akuutti vaihe hoituu
siklosporiinilla ja kolektomialta vðltytððn, joskin my—hemmðt relapsit ovat
tavallisia ja leikkaushoito saattaa olla vðlttðmðt—n. Erððssð kattavassa ja
pitkðkestoisessa tutkimuksessa havaittiin, ettð lðhes puolelle potilaista jotka eivðt
reagoineet I.V. hoitoon, jouduttiin vuoden sisðllð suorittamaan kolektomia.
Lððkehoidon kehittyessð taudin kroonisesta luonteesta johtuvien ongelmien osuus
leikkausaiheena on suhteellisesti kasvanut. Pitkððn kestðneessð taudissa keskeiseksi
leikkausaiheeksi on muodostunut kortisonihoidon pitkittymiseen liittyvien sivuvaikutusten
kehittyminen (ulkonð—n muutos, diabetes, verenpainetauti, osteoporoosi, kaihi jne.)
Leikkaushoitoa olisi harkittava vakavasti, jos kortisonihoito pitkittyy yli puolen vuoden
tai potilas tarvitsee enemmðn kuin 2 kortisonikuuria vuosittain. Yleensð muilla
immunosuppressiivisilla lððkkeillð ei saada tðll—in sen parempaa tulosta ja niihin
siirtyminen voi johtaa lisððntyneeseen hðtðleikkausten tarpeeseen ja siksi huonompiin
leikkaustuloksiin.
Dysplasia
Haavaiseen paksusuolentulehdukseen liittyy kasvanut sy—vðn riski. Tulehduksellisia
suolistosairauksia sairastavat potilaat sairastuvat kolonrektaalisy—pððn noin 10-20
vuotta aikaisemmin kuin muu vðest—. Riski on selvimmin kohonnut jos koko paksusuoli on
tulehtunut. Tðll—in sy—pðriski alkaa kasvaa suunnilleen 8 vuotta taudin puhkeamisen
jðlkeen, kasvun ollessa 1-2 %:n luokkaa vuosittain. Jos tauti esiintyy vain vasemman
puoleisessa osassa paksusuolta, riski alkaa kohota vasta parinkymmenen vuoden kuluttua
taudin alkamisesta. Taudin rajoittuessa perðsuolen alueelle riski ei ole samanikðiseen
vðest——n verrattuna kohonnut.
Erikseen on vielð syytð mainita, ettð ne potilaat jotka sairastavat sklerosoivaa
kolangiittia tai joilla suvussa esiintyy suolistosy—pðð ovat muita suuremmassa
riskissð sairastua sy—pððn.
Sy—vðn syntyð voidaan ennakoida, koska jo vuosia ennen sy—vðn ilmaantumista,
tðhystyksen yhteydessð otettavista kudosnðytteistð voidaan nðhdð sy—vðlle
tyypillisið solumuutoksia (dysplasiaa). Tðstð syystð suositellaan, ettð
sððnn—llinen kolonoskopia seuranta aloitetaan koko suolen taudissa kahdeksan vuoden
kuluttua sairauden alkamisesta ja vasemmanpuolen koliitissa 15 vuoden kuluttua.
Aloittamisen jðlkeen seuranta toistetaan 1 - 3 vuoden vðlein.
Tðhystyksen yhteydessð suolen limakalvolta otetaan satunnaisesti alueittain
nðytteitð , sekð erikseen kohdista jotka poikkeavat muusta limakalvosta. Asiaan
perehtynyt patologi arvioi, onko nðytteissð dysplasiaa ja luokittaa dysplasian
epðvarmaksi (indefinite dysplasia), lievðksi (low grade dysplasia) tai vaikeaksi (hig
grade dysplasia). Mikðli potilaalla todetaan toisen patologin varmistama lievð
dysplasia, kolonoskopia toistetaan 6-12 kk:n kuluttua. Kolektomiaa on syytð harkita jos
dysplasia on vaikea, todetaan toistuvasti lievð dysplasia tai dysplasiaa havaitaan vamman
tai muutoksen yhteydessð(DALM, dysplasia associated lesion or mass). Lievðn dysplasian
yhteydessð sy—pðriski on n. 20% ja vaikean n 40%.
Dysplasia ei sikðli ole tðysin luotettava keino sy—vðn ennustamisessa, ettð
20%:lla niistð haavaista paksusuolentulehdusta sairastaneista, joilta paksusuoli on
jouduttu poistamaan sy—vðn takia, kudosnðytteistð ei kuitenkaan l—ytynyt dysplasiaa.
Lisðksi, mitð tahansa paksusuolen ahtaumaa, joka on riittðvðn suuri aiheuttamaan
ahtautumisoireita, tapahtuivatpa nðmð sitten vaikkapa vain tðhystyksen yhteydessð, on
syytð epðillð mahdolliseksi pahanlaatuisen kasvaimen alkuaiheeksi.
Suurimmalle osalle sy—pðmuutosten takia leikattavista potilaista, pois lukien ne
joilla tautimuutoksia esiintyy perðsuolen loppuosassa ja ne joilla on etðpesðkkeitð
lðhettðvð tauti, voidaan suoritta sððstðvð proktokolektomia (IPAA). Tosin
perðsuolen sy—vðn ollessa kysymyksessð, on olemassa huolenaihe sðdehoidon
ohutsuolisðili—n toiminnalle mahdollisesti aiheuttamista vaikutuksista. |